第四章 我国家庭医生政策执行的困境
我国的家庭医生政策已经取得了一些成就。2016 年底,家庭医生签约服务已经实现一般人群 30%、重点人群 60%的覆盖率,家庭医生政策也从初步的试点探索走向了全面实施。全国各个地区也探索出许多值得借鉴的试点经验。但是,家庭医生政策在执行的过程中面临一些困境,这些困境阻碍了家庭医生政策的有效执行,使之不能更好地为居民健康服务。史密斯的过程执行模型认为,政策执行过程受四大因素的影响,即理想化的政策、执行机构、目标群体、环境因素。本章据此对家庭医生政策的执行困境展开分析,以期对家庭医生政策的顺利执行有所帮助。

4.1 政策执行资源不足困境.
家庭医生政策执行需要一定的政策资源,包括人力资源、财物资源、信息资源等等。其中,家庭医生数量少且服务能力不足、基层医疗卫生机构财力资源不足是家庭医生政策执行资源不足困境中最为突出的因素。
4.1.1 家庭医生数量不足.
家庭医生政策中最重要的资源就是家庭医生资源。我国的家庭医生主要指在基层注册的全科医生以及乡镇、村卫生室有能力的医生,全科医生是家庭医生政策最为理想的人才。但我国的实际情况是,全科医生人才总量少,不能满足家庭医生政策执行的需要。因此,即使各地方政府想要又快又好地执行家庭医生政策,也是有心无力。
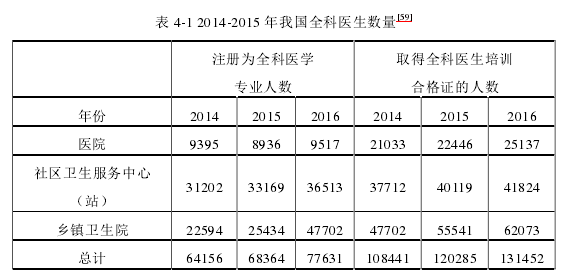
如表 4-1 所示,2014-2016 年我国的全科医生总量都有可喜的增长,每万人口的全科医生数从 2015 年的 1.37 上升到了 2016 年的 1.51。但我国对全科医生培养的目标是到 2020 年,要实现每万人口有 2-3 个合格的全科医生,现实情况与我国家庭医生政策执行所需要的全科医生数量来说还有约两倍的差距,现阶段我国全科医生的数量不能满足对全科医生的需求。
全国全科医生的数量 2014 年为 172597 名,2015 年为 188649 名,2016 年为209083 名,2015 年全国的全科医生数约占执业(助理)医师数的 6.2%,2016 年约占 6.5%。从比例上来看,全科医生数的占比有些许的提升,但总的来说,在庞大的医师队伍里,全科医生还是少之又少,不能实现家庭医生政策“强基层”的目标。在这些全科医生中,还有一部分是在医院提供全科医疗服务,而不是在基层社区卫生服务中心或乡镇卫生院提供家庭医生服务,这更减少了我国基层的全科医生数量。
注册为全科医学专业的人数其实不多,现阶段更多的全科医生是通过转岗培训取得全科医生培训合格证从而成为全科医生。北京、上海、浙江等较早实施家庭医生政策的地区,实现了“每万人拥有 3 名及其以上的全科医生”的目标,但我国其他大部分地区每万人只拥有 1 名全科医生左右。国家通过多点执业政策,鼓励医院在岗医生到基层工作,缓解基层人手短缺的情况,但由于各方面的原因,多点执业政策对家庭医生数量少、基层医疗卫生服务能力低的状况并没有较大的改善。家庭医生人才是家庭医生政策能够顺利执行的基础条件,但家庭医生人才严重不足已经成为了家庭医生政策执行的一个挑战,需要在政策探索的过程中克服。
家庭医生服务能力不足也是一个较为重要的问题,这也是群众涌入医院就医现状无法缓解的原因之一。
基层卫生机构服务人员能力不高,可以从一些证据中找到原因。从学历层次上看,2016 年医院的执业(助理)医师中有 17.6%的研究生、50.8%的本科生、22.8%的大专生,而基层医疗卫生机构的执业(助理)医师中有 2.1%的研究生、37.7 的本科生、38.3%的大专生。可见,医院的执业(助理)医师主要以本科生为主,而基层医疗卫生机构的执业(助理)医师则主要以大专生为主,且医院比基层医疗卫生机构拥有更高比例的研究生。
从职称上来看(按专业技术资格分),医院的执业(助理)医师中有正高职称占比为 6.8%、副高职称占比为 17.1%、中级职称占比为 31%、师级/助理职称占比为 35.1%,而基层医疗卫生机构的执业(助理)医师中正高职称占比为 1.3%、副高职称占比为 7.5%、中级职称占比为 33.8%、师级/助理职称占比为 38.6%。、医院的执业(助理)医师中有 23.9%是正高及副高职称,而基层医疗卫生机构则只有8.8%是正高及副高职称[59]。因此,无论从学历还是从职称上来看,都可以证明目前基层医疗卫生机构的能力相对医院来说要低一些。
4.1.2 财力资源不足。
据访谈调研,我国目前并没有设立家庭医生政策专项经费,而只是从公共卫生服务费用中划拨一部分,但从总的数额来看,家庭医生政策执行的相关费用并没有较大改变。家庭医生在基层注册执业,基层医疗卫生机构的财力情况直接影响家庭医生政策执行的财力条件。
2016 年,全国各类医疗卫生机构总收入为 331661168 元,其中医院的总收入为 257843221 元,约占全国医疗卫生机构总收入的 77.7%,基层医疗卫生机构的总收入为 48293753 元,约占全国医疗卫生机构总收入的 14.6%,我国医院的总收入约是我国基层医疗卫生机构总收入的 5.3 倍左右。
2016 年,基层医疗卫生机构的财政补助收入为 15768012 万元,占各医疗卫生机构财政补助总收入的 32.5%,医院的财政补助收入为 21384621 万元,占各医疗卫生机构财政补助总收入的 44.1%[59]。2016 年,全国有 29140 所医院,有 926518所基层医疗卫生机构,然而数量更为庞大的基层医疗卫生机构获得的财政补助总收入却比数量较少的医院更少。这笔财政补助分配到家庭医生政策上的就更少了。
家庭医生政策的财力资源不足是显然的。然而,“政策的执行越来越需仰赖经费。[60]”一方面,需要财政经费来补贴家庭医生政策,这可以让家庭医生获得更多的报酬,另一方面也需要更多的经费来完善保障家庭医生政策执行的各种制度。
4.2 政策目标实现困境。
政策目标引导着政策执行的方向,正确的政策目标有利于政策执行,但当政策目标脱离实际,就会导致错误的结果。
4.2.1 家庭医生工作量超负荷。
我国家庭医生政策目标是,在 2020 年,实现家庭医生签约服务的全覆盖,家庭医生成为签约居民的“健康守门人”。2016 年 1 月,国务院医改办等七个部门联合发布《关于家庭医生签约服务的指导意见》。该文件提出,“到 2017 年,家庭医生签约服务覆盖率达到 30%以上,重点人群签约服务覆盖率达到 60%以上”的目标。然而,2017 年的两会期间,卫计委发布新闻发布会说明,家庭医生签约服务已经超额完成该目标,并且,将在 2020 年实现人群全覆盖的目标。
按照 2016 年提出的目标,2016 至 2017 年间,我国基层家庭医生就实现了与约 4 亿人签约的目标。据新华社报道,到 2017 年 11 月底,我国已经有超过 5 亿人拥有了自己的家庭医生[2]。这篇报道引发了广泛的讨论,观察报道有关的评论可知,大部分网友对报道持质疑态度,质疑这样一份数据到底是如何得到的,质疑 5亿人已经拥有了家庭医生的数据真实性。目前,我国家庭医生数量极为有限,根据《关于家庭医生签约服务的指导意见》所提出的目标,2016 至 2017 年的两年间,他们必须要完成全国 30%的人口签约服务,即约 4 亿人口的签约服务,工作量十分巨大。
为了追求这样的数字目标,一些地方的社区卫生服务机构,在服务中心或服务站中设置专门的“家庭医生签约室”,颇有“为了签约而签约”、“挂羊头卖狗肉”
的嫌疑。尽管家庭医生签约服务率的确有所提高,但实际上签而不约的情况广泛存在,调研发现,有些地方的家庭医生签约率是由基层医疗卫生机构的工作人员填表完成的,一些已经和家庭医生签约的群众甚至不知道自己签约的家庭医生是谁,在身患疾病的时候依旧直接前往熟悉的信任的医院就医,而不是通过家庭医生首诊再转诊。一些居民加入当地的家庭医生计划,主要是因为当地政策是参加家庭医生计划可以报销一部分的医保费用,但是他们从来没有和签约过的家庭医生交流过。
基层家庭医生的工作任务本就繁重,因此,为了完成卫生行政部门的指标任务,大量家庭医生的签约工作就流于形式。
4.2.2 政策执行盲目推进。
2016-2020 年,在此短短四年间,全国的为数不多家庭医生要完成与全国共 10多亿人口的协议签约、纸质与电子版健康档案的建立等工作,与此同时,他们还要完成对各类人群的健康管理服务和诊疗服务,可以想象其工作量之大、工作任务之繁重。在四年内就基本实现家庭医生签约服务的可能性非常低。
调研发现,一些地方为了完成不能完成的政策执行任务,急于求成、盲目推进,出现了签约造假行为。我国家庭医生签约的发展速度确实很快,但家庭医生服务是否能跟上家庭医生签约的发展依然是一个值得质疑的问题。当政策目标远超过可能情况时,政策执行应当考虑政策目标是否合理、是否具有可行性。
4.3 主体间利益协调困境。
家庭医生是在基层注册执业的全科医生,但我国目前还没有足够的全科医生,因此,需要更多有资质的医生来暂时弥补我国全科医生不足的现状,如医院的医生。
医院与基层医疗卫生机构之间关于医生资源的协调也是家庭医生政策执行的一个困境。作为和医生有着鱼水关系的患者,任何医疗机构只有医生,没有患者那也就偏离了医疗机构的本质,患者资源的争夺也是利益协调困境一个方面。
4.3.1 医院与基层医疗卫生机构的患者之争。
患者是医疗机构的主要收入来源,患者人数直接决定了医疗机构的收入水平。
医院本身并不以盈利为目的,但是不可回避的是医院也有自己的经济利益。无论是大医院或者是基层医疗卫生机构,想要获得收入都离不开足够的患者人数。
医院与基层医疗卫生机构之间的利益矛盾是显而易见的,二者相互争夺患者,也就是争夺更高的经济收入来源。有了更高的收入来源,医院或基层医疗卫生机构才能保证机构内医务人员的利益。
4.3.2 医院与基层医疗卫生机构的人才之争。
为了能够提供的足够的服务,医院利用自身资源优势,与基层医疗卫生机构争夺人才的情况也普遍存在,医院与基层间的医疗资源的不平衡分布导致了部分地区医疗机构的无序竞争[61]。医院培养一名医生需要付出很大的成本,因此医院不愿意让医生离开,让医生去基层工作。
从数据上看,医院的卫生技术人员的增长速度要远快过基层医疗卫生机构。现阶段我国医院依然承担着大量的医疗服务量,医生的离开会让医院不堪重负。从表 4-2 和表 4-3 可知,医院的卫生技术人员和执业(助理)医师的增长速度远超过了基层医疗卫生机构。2014-2016 年,全国医院的卫生技术人员每年平均增长336694.5 人,而基层医疗卫生机构则每年平均增长 88803.5 人;2014-2016 年医院的执业(助理)医师每年平均增长 109534.5 人,而基层医疗卫生机构则每年平均增长 40636 人。
医院本身主要是为群众提供专科领域的医疗服务,但实际上医院依然保有一定数量的全科医生,这足以说明,医院为了自己的利益要求,增加了医院的卫生技术人员数量,存在和基层医疗卫生机构争抢医疗卫生人才的行为。

4.4 家庭医生激励困境。
家庭医生激励困境主要表现为家庭医生执行政策的积极性不高。家庭医生激励困境具体表现为,家庭医生的公共卫生任务繁重,工作报酬无法体现工作价值,家庭医生职业吸引力低三个方面。
4.4.1 家庭医生的公共卫生任务繁重。
据访谈了解,在我国的部分社区,家庭医生及医护人员的工作量非常大,一个家庭医生团队要负责一个社区几千到几万人。家庭医生团队除了要完成日常的医疗卫生服务工作以外,还需要对包括高血压、糖尿病、孕产妇、0 至 6 岁儿童、精神病、65 岁以上老年人一年四个季度的筛查和随访,随访又包括建立新的纸质档案和电子档案,同时还要举办各类人群的健康教育讲座和开具面对面的健康教育处方,制作孕产妇保健手册、儿童保健手册,填写儿童免疫信息表,核实贫困人口的信息等等。家庭医生被附加了很多除医疗卫生服务之外的工作。大量杂散而琐碎的工作使家庭医生苦不堪言。目前我国的家庭医生承担着过多的公共卫生职能,大部分时间被一些公共卫生指标任务所占用,根本忙不过来。调研中的一些家庭医生表示,家庭医生的工作真的太忙了,根本就没有休息的时间。
材料 1:我们社区医院全科,就是家庭医生所在科室,医生加护士一共 10 人,但是需要管理整个社区的人,人数大约在 10 万人左右,也就是说平均每一个医护人员都要负责一万人左右,并且家庭医生每年都要签约,签约了还要录入体检信息,还要随访,真的是太累了。(2018 年 1 月访谈成都市金牛区茶店子社区卫生服务中心 w 医生)4.4.2 家庭医生职业吸引力偏低。
家庭医生工作给社会的普遍印象是“工作负担重、社会地位低、工作报酬少、工作距离远”,这种印象导致了许多医学生或者医生不愿意成为家庭医生。在欧美发达国家,家庭医生与专科医生一样,具有较高的社会地位,且其薪酬水平是社会平均薪酬的 2-3 倍,因此,国外的医生具有极强的主动意愿成为家庭医生。反观我国,目前家庭医生的激励机制尚不成熟,家庭医生不仅待遇水平低下,且社会的认同度和知晓度也较低,社会地位不高。一项调查显示,在其所调查的地区,78.6%的医学生就业仍主要倾向于选择专科医生,仅有 4.6%的医学生愿意选择全科医生作为首选职业[62]。关于家庭医生这一职业,很多医生也有自己的顾虑,譬如基层晋升机制不健全、缺乏职业前景、基层收入薄弱、基层工作地点偏远、基层缺乏优秀的学习资源等等。众多的因素造成了医生不愿意选择家庭医生作为自己的职业。
4.5 政策的社会认同困境。
社会认同理论的基本观点认为,个体期望并在努力维持和增强自尊,社会团体以及团体内部成员会带给个体积极或者消极的情感或者价值意义。如果个体所在的群体没有得到社会认同,个体可能会选择离开目前的群体[63]。在我国,家庭医生政策是一个新生事物,社会的知晓度和认可度都较低,家庭医生基层首诊的功能没有得到发挥,群众涌入大医院就诊的现象依然没有得到缓解。
4.5.1 社会认知度较低。
在我国,一些群众并不清楚家庭医生政策,因而也对家庭医生不甚了解;一些群众一直对家庭医生有着不当认识,认为家庭医生就是“私人医生”,需要支付昂贵的费用雇佣其提供卫生医疗服务,因而对家庭医生政策也产生了认识误区。
由于长期以来对基层医疗卫生机构医疗服务能力低的印象,部分群众对家庭医生的卫生医疗服务能力有所质疑。需要注意的是,我国的家庭医生政策实践已经发展到一定阶段,老年人群和慢性病群体对家庭医生都有了一定程度的认知,但目前广大的健康人群和青年群体对家庭医生还没有深入的了解和认识,这严重影响了全人群对家庭医生的认知程度,影响了家庭医生签约服务全覆盖。
目前,对家庭医生工作任务繁重的印象比较普遍。医学院的学生对家庭医生、全科医生的认同度也不高,认为家庭医生“事多钱少离家远”,因此不愿意选择家庭医生作为自己所从事的工作。群众普遍缺乏对家庭医生的全面认知,这种对家庭医生的片面认识既导致了医生不愿意去基层执业,也导致了群众对家庭医生的不信任。
4.5.2 社会接受度较低。
家庭医生政策要实现群众在基层家庭医生处首诊的目标。但家庭医生政策执行以后,群众涌入到大医院就医的现状仍未得到缓解。群众普遍对家庭医生政策的不了解,也并不清楚家庭医生的作用和功能。由于各种各样的因素影响,群众不配合家庭医生政策的执行也常有出现。例如,群众从保护自己健康权益的利益角度出发,更愿意选择信任的大医院诊治。
从表 4-4 可知,尽管实际上基层医疗卫生机构的诊疗人次要比医院多,但从趋势上看,基层的诊疗人数基本没有增加,在 2015 年甚至有些许下降,但医院的诊疗人次数上升却十分明显,诊疗人次数每年约增加 2 亿人次,家庭医生基层首诊、缓解大医院的患者压力的功能并没有实现。

材料 2:听说过“家庭医生”这个名称,但是具体的细节不清楚,也从来没去过,只知道和家庭医生签约有奖品拿,但如果生病还是会去大医院,因为很多时候说不清楚,社区的仪器也不一定能很明确的诊断。(2018 年 1 月访谈成都市高新西区顺江社区某群众)材料 3:三甲医院的医疗能力还是很让人放心的,但社区就不一定了,要是社区大夫都有三甲医院医生的水平,我们肯定都接受。(2018 年 1 月访谈成都市高新西区顺江社区某群众)家庭医生政策要得到推广,群众信任这一关至关重要[64]。群众目前还没有改变“重治疗轻预防”的观念,同时基层医疗卫生机构的服务能力较弱,这两者共同导致了群众对家庭医生的不信任,而这种不信任又成为了群众不愿意配合家庭医生政策、不愿意到家庭医生处首诊的原因。





