icu护理论文范文精选7篇(6)
时间:2016-12-28 来源:未知 作者:学术堂 本文字数:18866字《营养支持在ICU食管癌患者术后护理中的应用效果》
摘要:目的探讨营养支持在ICU食管癌患者术后护理中的应用效果。方法将60例食管癌手术患者随机分为观察组和对照组,对照组采用传统营养支持,观察组在对照组基础上给予肠内营养支持,比较2组患者体质量和营养指标的变化、胃肠功能恢复情况、ICU停留时间、卡式功能状态。结果观察组术后10d的体质量大于对照组,肠鸣音恢复时间、肛门排气时间、排便时间、ICU停留时间均短于对照组,Karnofsky评分高于对照组,差异均有统计学意义(P<0.05)。观察组营养10d后的前白蛋白、白蛋白、血红蛋白均高于对照组,差异有统计学意义(P<0.05)。结论肠内营养联合肠外营养能够显着改善食管癌患者的术后营养状态,促进患者胃肠功能恢复,减少ICU停留时间。
关键词:营养支持;ICU;食管癌;术后护理;营养状态
食管癌是比较常见的消化系统恶性肿瘤,多见于40岁以上的男性人群,全世界每年约有30万人死于该病。手术切除是早期及中期食管癌的首选治疗方法,切除率较高,而病死率较低[1]。
但食管癌手术的手术时间长、手术创伤大,加之患者术前常合并有不同程度的营养不良,术后机体免疫力下降,呈现高代谢状态,因此加强术后营养支持显得尤为重要。肠内营养支持(EN)和肠外营养支持(PN)属于两种不同的营养支持方式,为存在营养风险的患者选择合理的营养支持方案,可改善患者的营养状态,促进患者康复,缩短住院时间[2]。本院ICU对30例食管癌患者在传统营养支持的基础上实施肠内营养支持后,取得满意效果,现报告如下。
1、资料与方法
1.1、一般资料
选取本院2014年12月—2015年6月收治的60例食管癌根治术患者,纳入标准:①有明确的病理诊断;②均签署知情同意书;③无手术禁忌证;④肝肾功能、心电图、血常规无明显异常;⑤年龄<75岁;⑥无急性炎症,无内分泌及免疫系统疾病;⑦未合并有胃肠道病;⑧无其他手术史;⑨未行放化疗。排除标准:①合并有严重器质性疾病者;②其他恶性肿瘤;精神障碍;③术前有进行新辅助治疗;④术前发生远处转移;⑤有出血性疾病史;⑥术前低蛋白血症者、贫血者;⑦3个月内使用过糖皮质激素和其他免疫抑制剂。将60例患者术前采用软件编号随机分为观察组和对照组,各30例。观察组中,男16例,女14例,年龄35~75岁,平均(52.2±13.2)岁,TNM分期为Ⅰ期9例、Ⅱ期12例、Ⅲ期9例,肿瘤位置为食管中段17例、下段13例,组织学分型为鳞癌26例、其他4例;对照组中,男17例,女13例,年龄39~74岁,平均(53.1±13.5)岁,TNM分期为Ⅰ期11例、Ⅱ期8例、Ⅲ期11例,肿瘤位置为食管中段19例、下段11例,组织学分型为鳞癌24例、其他6例。2组患者一般资料比较,差异无统计学意义(P>0.05)。
1.2、方法
2组患者均行剖胸食管切除、胃代食管吻合术。术前护理方法基本一致,对照组术后采用常规护理,包括生命体征监测、病情观察、通过静脉输注给予肠外营养、肛门排气后给予流质饮食、常规健康教育、心理护理等。观察组则在对照组基础上给予肠内营养。①肠外营养护理。术后第1天经中心静脉导管输注,每次输注前用生理盐水20mL脉冲式冲洗中心静脉导管,保证管道通畅。营养液现用现配,严格遵循无菌原则,营养液冬天需用恒温加热器保暖,输注时间为12~15h,连续输注7d以上,当患者能够进行半流质饮食则停用肠外营养。输注后采用同样方法脉冲式冲洗静脉导管,然后采用肝素正压封管。PN平均氮摄入量为0.2g/(kg·d),非蛋白热量为105kJ/(kg·d),葡萄糖供应能量百分比为50%~70%,脂肪供应能量百分比为30%~50%,所有患者根据自身病情需要适量补充微量元素、维生素和电解质。肠外营养过程中,注意固定导管,防止导管错位、移位[3],局部采用透气性较好的敷贴固定。密切观察穿刺点的变化,每日换药。②肠内营养护理。手术当天早晨置入液囊空肠营养管,术后常规胃肠减压。将空肠营养管的液囊推向Treitz韧带下方5~10cm,然后将导管在鼻翼处固定牢固。术后先给予PN,营养液的配制方法和对照组一致,第2天向空肠营养管缓慢滴入生理盐水250mL,第3天滴入肠内营养液,肠内营养混悬液(商品名称能全力,纽迪希亚制药有限公司制造),规格为每500mL溶液含500kcal,初始剂量每日300~500mL,以20~30mL/h的速度缓慢滴入。观察患者有无腹泻、腹痛、腹胀等不良反应出现,若出现,降低注入速度,待肠道症状减轻再逐渐加快速度。若无不良反应,之后根据患者本身情况逐日增加剂量,并同时减少PN的用量,在3d内将剂量增加到每日1500~2000mL,以100~125mL/h的速度连续滴注7d以上,当患者能够进行半流质饮食则停用EN。如果每日EN的滴注量不能满足患者所需,剩下的营养要由PN补充。此外,将整肠生用温开水溶解后,通过注射器注入空肠导管处,2颗/次,3次/d。肠内营养期间做好营养管的护理,护理人员定期对营养管体外部分的长度进行测量,避免导管移位、扭曲或脱落;采用生理盐水冲洗营养管,保持管道通畅,防止导管阻塞[4]。如发现堵塞,在了解堵塞原因后,用较热的温开水正压冲管或将内容物向外抽出。输注时患者取头高30°半卧位,输注完成后患者维持此体位30min,减少误吸和反流[5]。注意做好患者的口腔护理,经常巡视,认真听取患者主诉,及时解决问题。
1.3、观察指标
比较2组患者体质量和营养指标的变化、胃肠功能恢复情况、ICU停留时间、卡式功能状态。①体质量:采用电子体质量计测量,在术前及术后营养10d进行指标检测。②营养指标:包括前白蛋白、白蛋白、血红蛋白。抽取血液用于营养生化指标监测,采用日本日立公司的全自动生化分析仪于患者治疗前后进行检测。③胃肠道功能恢复情况:包括肠鸣音恢复时间、肛门排气时间、排便时间。④ICU停留时间。⑤卡式功能状态:采用Karnofsky评分标准对患者术后10d的体力情况进行评价,共分为10个等级,每个等级增长10分,0分为死亡,100分为正常、无症状和体征。评分越高,表明患者的健康状况越好,越能忍受治疗带来的副作用。
1.4、统计学处理
采用统计学软件SPSS15.0,由通过培训的相关统计人员录入计量资料及计数资料,计量资料采用(x±s)表示,组间变量比较采用t检验,以P<0.05为差异有统计学意义。
2、结果
2.1、体质量、胃肠道功能、ICU停留时间及卡式功能比较
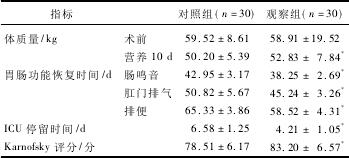
2组患者术前体质量差异无统计学意义(P>0.05)。观察组术后10d的体质量大于对照组,肠鸣音恢复时间、肛门排气时间、排便时间、ICU停留时间均短于对照组,Karnofsky评分高于对照组,差异均有统计学意义(P<0.05)。见表1。
表1 2组患者体质量、胃肠道功能、ICU停留时间及卡式功能比较(x±s)
2.2、营养生化指标变化
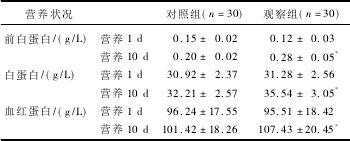
2组患者营养第1天时的前白蛋白、白蛋白、血红蛋白比较,差异均无统计学意义(P>0.05)。营养10d后,观察组以上指标均高于对照组,差异有统计学意义(P<0.05)。见表2。
表2 2组患者营养生化指标变化(x±s)
3、讨论
食管癌为消化道常见恶性肿瘤,患者术前大多合并有进行性吞咽困难而导致进食障碍,加上肿瘤自身的消耗,术后禁食、机体应激反应等多种因素,患者术后的营养问题较为突出。有研究[2]报道,食管癌患者确诊时体质量平均下降10kg,且术后对能量的需求为术前的2~3倍。食管癌患者术后营养状况与抗肿瘤治疗的顺应性及耐受性相关,营养不良直接会影响到患者术后的切口愈合、并发症预防、机体康复、生活质量以及生存期等[3]。因此,食管癌患者术后的营养支持一直是临床护理所关注的重点。
肠外营养曾被认为是一种理想的营养支持方式,以往食管癌患者常通过静脉途径接受营养支持,但禁食或PN应用时间过长,会增加肠道通透性,导致菌群失调和肠黏膜萎缩,胃肠功能恢复慢,肛门排气时间延长,并发症增多,治疗费用增加,而且大量输液可加重患者的心肺负荷,尤其是老年患者[4]。肠内营养是将化学消化或无需消化就能吸收的营养液注入到患者胃肠道内,以满足患者对营养物质的需要。近年来,肠内与肠外联合的营养支持方式逐渐得到医学专家的认可,已被证实更有利于胃肠功能的恢复,并认为在术后24h内给予EN较为合理[5]。
张连杰等[6]研究显示,对老年食管癌患者术后进行肠内营养加肠外营养的混合喂养更符合机体的需要,能够加快胃肠功能恢复,减少术后并发症。本研究结果显示,与单纯肠外营养相比,采用肠内营养与肠外营养相结合的患者术后10d的体质量丧失少、营养指标和卡式功能评分好,胃肠功能恢复快,ICU住院时间短。考虑其原因,可能与早期肠内营养到达肠内,激活了肠道分泌系统,促进了肠道激素的合成与释放,增加了消化器官的血流量,促进了肠道蠕动及消化吸收功能恢复有关。肠内营养还能使营养物质与肠黏膜充分接触,提高肠黏膜氧化作用,抑制肠内有害细菌的生长,改善肠道内菌群比例,减少肠道毒素的吸收,进而抑制炎性反应,加快胃肠功能的恢复。吴修凤等[7]研究显示,术后早期肠内营养能够促进食管癌患者术后肠功能的提前恢复,加快营养物质的吸收。此外,早期肠内营养还可保护肠黏膜细胞结构与功能的完整性,清洁肠道,减少肠道内毒素的产生。肠内营养液滴入后在肠道吸收,然后经过门静脉系统并在肝脏合成,为患者提供了营养物质基础,还能够满足胃肠道黏膜对各类营养物质的需求[8]。但有研究[9]认为,早期肠内营养可增加患者的消化道不良反应,出现腹泻、恶心、腹胀等症状,进而影响营养物质的摄入。本研究在肠内营养支持中加入整肠生,可降低肠道内pH值及氧化还原电位,抑制了肠内致病菌的过度生长,产生营养竞争,有利于减少胃肠道不良反应,保证营养物质的摄入[10]。此外,整肠生还能也有利于抑制胃大部切除术患者的炎症反应,促进术后康复。
综上所述,肠内营养联合肠外营养能够显着改善食管癌患者的术后营养状态,促进患者胃肠功能恢复,减少ICU停留时间,值得临床推广应用。
参考文献
[1]黎蔚华,查露露,刘浪,等.全程营养管理对食管癌术后疲劳综合征的作用[J].广东医学,2014,35(5):794-796.
[2]罗在琼,郭志祥.食管癌与贲门癌患者术后早期应用肠内营养的效果及护理[J].中华现代护理杂志,2011,17(5):556-558.
[3]王洪艳,于文亚.早期营养治疗结合护理干预对食道癌患者术后胃肠功能恢复的影响[J].国际护理学杂志,2014,33(6):1376-1378.
[4]莫美英.全胃切除术后早期肠内与肠外营养结合对患者的影响[J].齐鲁护理杂志,2014,20(14):100-102.
[5]殷静静,林玉芬.营养支持治疗在食管癌术后的应用价值[J].中华消化外科杂志,2015,14(11):953-956.
[6]张连杰,丛云凤,赵勇,等.老年食管癌患者术后不同营养方式的效果比较[J].中国老年学杂志,2012,32(5):915-916.
[7]吴修凤,王春萍.食管癌患者术后肠内营养供给时间的探讨[J].现代中西医结合杂志,2012,21(14):1560-1561.
[8]赵松,吴彬,齐宇,等.空肠造瘘营养管与鼻空肠营养管在食管癌根治术中的应用[J].中国老年学杂志,2014,34(10):3740-2741.
[9]李俊杰,刘志良,赵亚男,等.不同营养途径对食管癌合并2型糖尿病患者术后状态的影响[J].中国全科医学,2015,18(33):4044-4049.
[10]周新华,蔡德珺,蒋晓松,等.肠内免疫营养制剂应用于食管癌术后病人的临床观察[J].肠外与肠内营养,2012,19(6):333-336.
- 相关内容推荐
- 重症监护室患者护理中ICNSS评分系统的运用2017-01-09
- 模糊思维下危重患者预见性护理方案应用探究2017-01-09
- ICU患者护理中融入舒适护理理念的尝试2014-09-18
- 对64例ICU护理患者实行舒适护理的效果研究2014-09-18
- 重症病危患者的镇痛镇静护理效果探析2017-01-09
- ICU护理人员规范化培训研究2015-07-31
- 高血压脑出血患者术后的ICU护理方法2014-09-18
- ICU护理的PDCA管理循环模式研究2014-09-18
- 上一篇:精神科护理论文范文(推荐7篇)
- 下一篇:护理干预对尘肺患者氧驱动雾化治疗的影响





