
急性胰腺炎是多种病因导致胰腺组织自身消化所致的胰腺水肿、出血及坏死等炎性损伤,少数患者可伴发多器官功能障碍及胰腺局部并发症[1]. 急性胰腺炎发病急骤,病情凶险,病情变化快,特别是重症胰腺炎死亡率极高, 严重危害着患者的生命和生活质量。 笔者近年来对 42 例急性胰腺炎患者在西医常规治疗的同时结合自拟清胰通气汤治疗,取效显着。 现报告如下。
1 资料与方法。
1.1 病例选择 西医诊断符合 《中国急性胰腺炎诊治指南(草案)》急性胰腺炎标准[2]. 中医诊断符合《中药新药临床研究指导原则制定》[3]. 排除标准:意识不清者;需急诊手术治疗;对中药过敏者;对本研究不知情者。
1.2 临床资料 选取 2011 年 3 月至 2014 年 6 月于笔者所在医院住院治疗的急性胰腺炎患者 84 例。按随机数字表法分为两组。 对照组 42 例,其中男性 26 例,女性 16 例;年龄 16~75 岁,平均(32.43±0.42)岁;发病时间 1.4~11.5 h,平均(5.70±1.07) h;发病诱因为胆系疾患 16 例,大量饮酒 10 例,暴饮暴食 10 例,不明原因6 例;急性生理与慢性健康评分(APACHEⅡ)为(7.19±1.28)分;重症胰腺炎 11 例、急性轻症胰腺炎 31 例。 治疗组 42 例,其中男性 24 例,女性 18 例;年龄 22~66岁,平均(21.05±0.61)岁;发病时间在 1.4~10.8 h,平均为(5.69±1.21) h;APACHEⅡ评分为(6.31±1.27)分;发病诱因为胆系疾患 12 例, 大量饮酒 11 例, 暴饮暴食14 例,不明原因 5 例;重症胰腺炎 9 例、急性轻症胰腺炎 33 例。 两组患者性别、年龄、诱因、APACHEII 评分、病情等资料差异无统计学意义(P>0.05)。
1.3 治疗方法 治疗组给予西医常规对症治疗,包括禁食、胃肠减压、补充电解质、抑制胃酸分泌等,根据情况给予抗生素,疼痛较剧烈者给予山莨菪碱、阿托品止痛,伴有低氧血症者给予吸氧或呼吸支持。治疗组在此治疗基础上予自拟清胰通气汤:柴胡 15 g,黄芩 15 g,法半夏 15 g,枳实 20 g,牡丹皮 15 g,赤芍 15 g,大黄15 g(后下),厚朴 15 g,芒硝 10 g(冲服)。 疼痛剧烈者加延胡索 15 g,川楝子 15 g;并发黄疸者加茵陈蒿 15 g,栀子 15 g. 伴有结石者加海金沙 15 g(包煎),鸡内金15 g,滑石 15 g(包煎);上药水煎取汁 200 mL,每日 1剂,分早晚 2 次温服。 两组均治疗 14 d.
1.4 观察指标 观察两组治疗后患者的症状与体征改善情况,观察腹痛、腹胀、呕吐、发热等主要症状的缓解时间,肛门排气恢复时间以及住院时间,观察实验室指标如血淀粉酶、尿淀粉酶、血白细胞恢复时间,观察两组治疗后 APACHEⅡ评分改善情况。
1.5 疗效标准 疗效标准参考文献[2-3]制定。 治愈:临床症状和阳性体征完全消失且实验室指标恢复正常。 显效:临床症状、阳性体征明显改善,实验室指标恢复正常率≥75%. 有效:临床症状、阳性体征得到改善,实验室指标恢复正常≥50%但<75%. 无效:临床症状和体征未得到改善,病情加重,或转手术治疗,各项指标均没有得到改善。 总有效率=(治愈+显效)/n×100%.
1.6 统计学处理 采用 SPSS17.0 统计软件分析。 计量资料以(x±s)表示,并对数据采用 t 检验。 P<0.05 为差异有统计学意义。
2 结 果。
2.1 两组治疗后临床疗效比较 见表 1. 结果示治疗组总有效率高于对照组(P<0.05)。
2.2 两组治疗后临床症状和体征恢复时间比较 见表 2. 结果示治疗组腹痛、腹胀、呕吐、发热改善时间以及肛门排气时间和住院时间均短于对照组(P<0.05)。

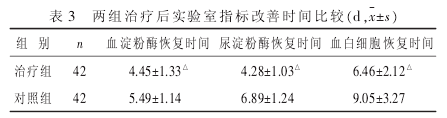
2.3 两组治疗后实验室指标改善时间比较 见表 3.
结果示治疗组血淀粉酶、尿淀粉酶、血白细胞恢复时间均短于对照组(P<0.05)。
2.4 两组治疗后 APACHEⅡ评分改善情况比较 结果示治疗后治疗组与对照组 APACHEⅡ评分分别为(4.22±0.54) 分、(5.97±0.87) 分, 分别低于治疗前的(7.88±1.18)分 、(7.49±1.24)分 (P < 0.05);治疗组优于对照组(P<0.05)。
3 讨 论。
急性胰腺炎属于中医学 “腹痛”“腹胀”“肠痹”范畴,临床表现轻者以腹痛、腹胀、呕吐、发热为主,重者可出现休克、高热、黄疸、肠麻痹、腹膜刺激征以及皮下淤血斑等[4]. 本病病因多种,主要与胆道结石、过量饮酒、 暴饮暴食有关。 中医学认为本病或因湿热蕴结肝胆,或因气滞食积,或酒毒热盛,引起脾胃郁热,进一步演变为热毒炽盛,瘀热内阻,引起或黄疸,或肠道郁热阻滞不通,或邪热内陷心包引起昏迷,或热伤血络引起出血。总之,本病病机总体为实热内蕴,热瘀互结,治疗以泻热逐瘀、 行气通腑为基本治疗大法, 兼有利湿退黄、止痛排石等。
笔者选用自拟清胰通气汤结合西医常规治疗手段治疗本病。 清胰通气汤由柴胡、黄芩、法半夏、枳实、牡丹皮、赤芍、大黄、厚朴、芒硝等药组成。 本方由大柴胡汤与大承气汤化裁而成。两方均出自《伤寒杂病论》,大柴胡汤主治疗太阳阳明合病,《伤寒论·少阳病》 篇云“伤寒发热,汗出不解,心中痞硬,呕吐而下利者,大柴胡汤主之”. 《金匮要略·腹满寒疝宿食病脉证并治》云“按之心下满痛者,此为实也,当下之,宜大柴胡汤”.方中柴胡退热,配伍黄芩疏肝利胆,和解清热。 大黄泻热通腑,祛瘀止痛,半夏和胃降逆止呕,枳实理气止痛,易白芍为赤芍,配牡丹皮活血化瘀,凉血止血。 在此基础上,配伍大承气汤,加强泻热逐瘀,行气通腑之效。大承气汤为泻下峻剂,临床治疗以痞、满、燥、实为主症,痞满主要指心下闷塞,胸胁胸胁脘腹胀满,燥实指腹中硬满,内有燥屎,痛而拒按,大便不通或下利清水。这与本病病症相似。 方中大黄、芒硝相须为用,泻下热结之力甚强,厚朴、枳实行气散结,消痞除满,助硝黄推荡积滞,以加速热结排泄,共为佐使。 二方加减合用,共奏泻热逐瘀、行气通腑之功。
从本研究结果来看, 治疗后治疗组总有效率明显高于对照组,且临床症状与体征改善时间、住院时间以及实验室指标恢复时间均短于单纯西医常规治疗,A-PACHEⅡ评分也优于对照组,因此说明中西医结合治疗本病, 临床效果以及疾病恢复时间优于单纯采用西医治疗。 现代药理研究证明, 柴胡中的柴胡皂苷可以抑制炎症过程中的渗出,抑制炎症的作用[5]. 大黄具有保护肠黏膜屏障和促进患者胃肠蠕动的作用, 同时可有效地抑制肠道细菌感染, 有效地清除肠道内毒素等作用。 此外,大黄还能够抑制患者血小板聚集,改善患者胰腺血流情况[6]. 枳实、厚朴对动物肠管、胃肠有兴奋作用,对大肠杆菌、痢疾杆菌、变形杆菌等有抗菌作用[7]. 赤芍具有抗炎活性[8],黄芩[9]有广谱抗菌作用,以及利胆、扩张末梢血管、解热止痛,减少内毒素吸收、增加排毒等作用。综上所述,中西医结合治疗急性胰腺炎具有良好的临床疗效,同时能够缩短临床症状与体征的改善时间。
参 考 文 献
[1] 王世峰,王建军。 中西医结合治疗急性胰腺炎临床观察[J].中国中医急症,2014,23(6):1140-11741.
[2] 中华医学会消化病学分会胰腺疾病学阻,中华胰腺病杂志编辑委员会, 中华消化杂志编辑委员会。 中国急性胰腺炎诊治指南[J]. 中华消化杂志,2013,33(4):217-222.
[3] 中华人民共和国卫生部。 中药新药临床研究指导原则 (第1 辑)[M]. 北京:人民卫生出版社,1993:100.
[4] 黄俊敏 ,叶振昊。 急性胰腺炎中西医诊治临床体会 [J]. 中国中医急症,2013,22(4):607-608.
[5] 金文翔 ,周海峰 ,沈春富 ,等。 中西医结合治疗急性胰腺炎临床观察[J]. 中国中医急症,2014,23(6):1173-1174.
[6] 刘鹏程。 中西医结合治疗急性胰腺炎 146 例疗效观察 [J].中国中医急症,2013,22(2):308-310.
[7] 刘建军,郭瑞敏,于明忠。 大柴胡汤联合血液灌流早期联合治疗重症急性胰腺炎的临床观察[J]. 现代预防医学,2013,40(15):29.
[8] 冀兰鑫 ,黄浩 ,李长志 ,等。 赤芍药理作用的研究进展 [J].药物评价研究,2010,33(3):233-236.
[9] 杜庆波。 黄芩药理活性研究新进展[J]. 齐齐哈尔医学院学报,2014,35(1):110-111.





