�����˹��Ƕ��ù�ȱ���������(2)
ʱ�䣺2016-01-22 ��Դ��δ֪ ���ߣ�ѧ���� ����������4999������2.2����Ӧ��ʵ�顣
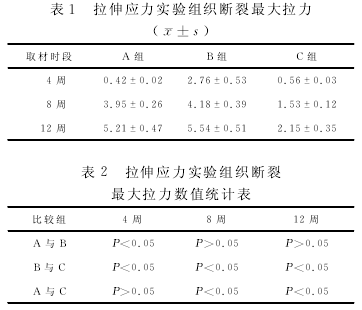
����������10 mm/s���ٶ��£�����ʱ�����ܵ�����ֵ������1,��SPSS 14.0ͳ���������������ݣ���ͬһʱ�θ���ƽ����ֵ�ֱ�������t���飬����2.
����2.3��ѧ������
�����۲�ʵ��A�飺����4�ܣ���Ĥ�¿ɼ������ɹ�ϸ��������ϸ�������ɼ���������άϸ��������ëϸѪ�ܣ�ֲ��Ĺǻ��ʺ�ԭ�й���֮֯���гɹ�ϸ�����֣�����8�ܣ�ֲ��Ĺǻ�����Χ����ԭʼ���裬��Ĥ�¿ɼ�������С������С����Χ�ɼ������ɹ�ϸ������Ĥ����������֯����Ƭ״���������ɼ�դ��״���еijɹ�ϸ��������12�ܹ�Ĥ����������֯����Ƭ״���������ɼ������ɹ�ϸ�������۶˺�Ĥ�³ɹǹ��̻�����ɡ�����B�飺����4�ܣ����۶˵ļ����ϸ���������ϸ��ת�������ɼ���������άϸ��������ëϸѪ�ܣ��ɼ���������ϸ���ͳɹ�ϸ��������8�ܣ���Ĥ�¿ɼ�������С������С����Χ�ɼ������ɹ�ϸ��������12�ܣ����۶˺�Ĥ�³ɹǹ��̻�����ɣ��ɹ�ϸ�����١�����C�飺����4�ܣ����۶˿ɼ�����������С������Ĥ��Χ�ɼ�������ά�����֯������ϸ����֬��ϸ��������������ϸ�����ɹ�ϸ��������8�ܣ��ɼ������������ҵĹ�С������Χ�ֲ�������ά�����֯��֬��ϸ��������ϸ���������ijɹ�ϸ��������12�ܣ�������С����ɣ�����֯�������������У���С�����϶���������࣬δ���ɹ�ϸ����
����2.4�����黯��
�����۲�ʵ��A�飺����4�ܣ�BMP-2Ⱦɫ����۶˿ɼ������ػ�ɫ������ϸ�����֡����¼�ԭʼ�����ڴ�������ϸ������Ĥ���а�������ɫ�ijɹ�ϸ��������8�ܣ�BMP-2Ⱦɫ���¿ɼ�Ĥ�ڳɹ�����С�����ӳ�Ƭ���ɼ���Ĥ����ɫ�ijɹ�ϸ��������12�ܣ�BMP-2Ⱦɫ��ǻ��ʵij����ϸ�������Ե�ϸ��������Ⱦɫ��dz������B�飺����4�ܣ�BMP-2Ⱦɫ����۶˿ɼ������ػ�ɫ������ϸ�����֡����¼�ԭʼ�����ڴ�������ϸ������Ĥ���а�������ɫ�ijɹ�ϸ��������8�ܣ�BMP-2Ⱦɫ��ǻ��ʵij����ϸ�������Ե�ϸ��������Ⱦɫ��dz�������ϸ��Ⱦɫ��dz��dz��ɫ������12�ܣ�BMP-2Ⱦɫ��ǻ��ʺ�Ĥ�¼���������Ⱦɫ���Եĸ���ϸ��������C�飺����4~12�ܣ����۶������ɹ�ϸ�����Ա����ϸ��Ⱦɫdz���հ����飺��PBS����һ�����ǻ��ʺ�ϸ�������Ա������BMP-2����������ǿ��
����2.5ͳ��ѧ������
����Ӧ��FR-988������ͼ�����ϵͳ�������黯Ⱦɫ��Ƭ���������պ������������������ڳ����ػ�ɫ������Ϊ���Ա���ϸ����ϵͳ�����Զ���Ŀ��ͼ��Ⱦɫ���Ҷ�ֵ���зָ�����������ͳ�ơ��Ը�ȡ��ʱ��ʵ���Ͷ��ղ�������黯Ƭ����õ�ƽ���Ҷ�ֵ�ԣ�x��±s����ʾ����SPSS14.0ͳ���������������ݣ���ͬһʱ�θ���ƽ���Ҷ���ֵ�ֱ�������t���顣ͼ������������������4�ܣ�ʵ��A��BMP-2ƽ���Ҷ�ֵ�����B��Ƚ���ͳ��ѧ���壨P<0.05�����������C��Ƚ���ͳ��ѧ���壨P<0.05��������B�������C��Ƚ���ͳ��ѧ���壨P<0.05��������8�ܣ�ʵ��A��BMP-2ƽ���Ҷ�ֵ�����B��Ƚ���ͳ��ѧ���壨P<0.05�����������C��Ƚ���ͳ��ѧ���壨P<0.05��������B�������C��Ƚ���ͳ��ѧ ���� ��P<0.05������ ��12�ܣ�ʵ��A��BMP-2ƽ���Ҷ�ֵ�����B��Ƚ���ͳ��ѧ���壨P<0.05�����������C��Ƚ���ͳ��ѧ���壨P<0.05��������B�������C��Ƚ���ͳ��ѧ���壨P<0.05������ʵ��A��Ͷ���B���ֵ�������ߡ�
����3���ۡ�
�������й��������ԭ����ɹ�ȱ������ϰ����߳���300����[4].����ֲ�ѳ�Ϊ��������Ѫ��������������ֲ��[5].���Dz�����֯����ѧ����������ϸ���ǻ���Ϊϸ�����壬�Թ�����ʸ�ϸ��Ϊ����ϸ�����Ƴ�ϸ��-���帴�������������ǹ�ȱ�𣬹۲���Ч��[6].���ﰲȫ�ԡ��ӹ��Ŀɿ��ԡ����������Ե�������֧�ܲ��Ͼ߱�[7].��֯����֧�ܲ������ڻ��ʸ�ϸ����Դ������ϸ���У��˹��ϳɿɽ���߷��Ӿۺ����ԭ�������ˮ�����������ả�������Դ�Բ���[8].�нϺõ����������ԡ���Դ�ḻ�����ṩһ���ij�ʼǿ�ȡ��ɽ���Ϊ�������ڴ�л�����ų�����ͼӹ��Ŀɿ���ǿ�Ǹ߷��ӿɽ�����ϵ��ص㣬���㷺Ӧ�á�������ǿ������ʼǿ�Ȳ���������������ص�[9].���ֲ��ϵĸ�����Ŀǰ�о����ص㣬�����ֲ����ϼ�IJ��㡣
������϶��֧�ܲ���PCL/PLA������ΪMSC�յ������ǵ�����[10,11].PCL��PLA����ͬ���������������Լӿ�PCL���⡣Guo����PLYS�ľ�PDLLA�������ʲ��ϣ����ؽڹ�ȱ��[13],���ָò��Ͼ��и��õı��������Ժ�����ѧ���ԣ����������õ����������Ժͽṹ�������ϸ��-���ʲ���֮����ڵĽ��治�������⡣������Щ��ֲ���϶���ͬ�̶ȴ������������⣺��1���߷��Ӳ�������������ԣ������ڷ������ϴ��������ա���2����ԭ�Ժ�ǿ����֯���������ԣ�ֲ����������ȫ���;ֲ��������ųⷴӦ������Ӱ������Ч������ʵ������ϸ���ǻ���Ϊϸ�����壬�Թ�����ʸ�ϸ��Ϊ����ϸ�����Ƴ�ϸ��-���帴����ܺõĽ�����������⡣�ŵ��У���1����ϸ���ǻ��ʿ�ԭ��С�������ųⷴӦ������2���ǻ�����ϸ����ͬʱ�����еĸƵ������ѳ����ʵر�����������С������ֲ������������[14].�ڱ�ʵ����ͨ��������֯��ѧ�о����ֹ�����ʸ�ϸ���к��������������ͬ����Ч��[15].
��������������ԭ��1��������ʸ�ϸ�����ж���ֻ��������ڹ����������ϸ�����ӵĹ�ͬ�����£���ɹ�ϸ��ת�������������ɹ�ϸ����ͬʱ��Щ�ɹ�ϸ���ֻ�������ִٽ��������ϵ�ϸ��������BMP-2,�����������Ӱ��ٽ��������˹�ȱ������ʱ�䡣��2��������ʸ�ϸ������ϸ���ǻ��ʿ�ԭ��С�������������ųⷴӦ������Ӱ�����Ͻ��̡�ͬʱ���ǹ۲쵽�������ֲ�ϸ�ϸ��������ʱ��϶̣�����������������أ���1��ͬ������BMSC��ԭʹ�����������ųⷴӦ�ij��֣���ʹ��ֲ��ȥ�Ĺ��̹Ǽ���Χ��֯���ֻ�����������������BMP-2��ϸ�����ӵIJ����ͳɹ�ϸ���IJ�������2�����������ųⷴӦ���˺���֯Ѫ�ܻ���Ӧ����ǿ����ֲ���ڿ�ʼ������Ѫ�ܳ��룬��������ֲ�ɹ�ϸ���ɷ���BMP-2�����ϸ�����ӣ�ͬʱ�¹��γ���֧�ܲ������ս�Ϊ��ʢ��������12��ʱ���¹������֧�ܲ��Ϸݣ�Ѫ�ܻ������ǰ�������������Թ�����ʸ�ϸ����ֲ������������������ֲ������8�ܺ��Ѿ�����û�в��12��ʱ��ȱ�����������ȫ��ͬ��
�����������������Ϲ���֯�����������óɹ�ϸ������ֳ��ճ���ͷֻ������Ϲ���֯�����ܴٽ��ɹ�ϸ��������ɹǵ����������Ϲ���֯���������ڿɽ����Ҿ��нϺõĹǴ�����������ʵ���о����������һ���������������Ϊ��Ϊ���š������ǵ���ֲ�����ں��ܽ��ֲܾ���ѧ���������ϸ�����Ӵ̼�����ݵر��ֳ��ɹǻ�������Ҳ˵��������ʸ�ϸ�����л�Ծ�ijɹ�����������Ϊ��֯���̹�������֯������ϸ����ͨ��ģ��ʵ�鷢�֣�ͨ�����MSC����ϸ���ǻ��ʵ���֯���̼�����õĹ���֯����������ѧָ����Դﵽ���������ϵ������á�
����[�� �� �� ��]
����[1]Einhorn T A.Enhancement of fracture-healing[J].J BoneJoint Surg��Am����1995,77:940.
����[2]Ballas CB,Zielske SP,Gerson SL.Adult bone marrowstemcells for cell and gene therapies:implications forgreater use[J].J Cell Biochem Suppl,2002,38:20-28.
����[3]FriedensteinAJ,Chailakhyan RK,Gerasimov UV.Bonemarrowosteog enicstem cells:invitrocul tivation andtrans plantationindiff usionch ambers[J].Cell Tissue Kinet,1987,20:263-272.
����[4]Kverborg M,Flyvbjerg A,Eriksn EF,et al.Transforming-growth factor-I and insulin-like growth factor binding pro-tein-3in human bone marrow strowal osteoblast progenitors[J].En-docrinology,2001,169��3����549-561.
- ��������Ƽ�
- ������֫�����г������������ϱ۴�������
- ��ǻ�����м��Խ�ʯ�Ե�����������ʱ������
- �Ŵ����������ҽѧ��չ����̽��
- �о��˹��ؽ����Ƽ����ڴ��˹ǿƵ�Ӧ��Ч��
- BMSCs��������������ϸ����ֳ��ֻ���Ӱ
- ��λǻ϶�Ը������ߵ���������
- ǻ���¼�״�������봫ͳ�����������Ƶ�Ч��
- ����������������ͻ��֢��Ч���о�
- TNF-���������˱��е���������
- ֱ���¶�����Լ�������г������Ƹس�������
- ��״���������������ܼ����������о�
- ��ͬ������ʽ�г����ҵ��ٴ���Ч�Ƚ�
- ����������������60���ڶ��������ߵ�Ч��
- �����պ������������CT���ٴ�Ӧ�ü�ֵ
- �������Ⱦ����֢״����
- ֲ�����ֲ�ǵ��������γ������ٴ���Ч����
- ����̻������������·����о�
- ���ּ�ӰѪ����Ӱ�����µij������ѹ������
- Ѫ�ؾ�ע�������ݿ������˲���ŧ��֢Ч��
- ��¯����ɢ���Ƹ������������ϵı���





