����ժ Ҫ����̨�����“��������Ȩ����”�����������ղ��˵�����Ȩ, ͬʱҲ�Բ��˵�����Ȩ��������������, ��ȷ�����������ƹ����е��������λ��������������Ϊ�����, �ӹ��Ʋ���Ȩ��������Ȩ�����ϴ�ʩ����Լҽ����Դ�����ǶȽ�ʾ��������Ҫ��, ̽�ֲ�������Ȩ��ҽ������Ȩ�Ĺ��ڡ����������밲�����IJ����������⡣�����½����Ӧ�ڷ�����������ȷ����Ȩ��, �ಿ��Э���ƶ�������ǰԤ���ƶ������չػ���ϵ, �Դﵽ����ҽ��ì���뱣�ϲ���Ȩ����Ŀ�ġ�
�����ؼ��ʣ�����������Ȩ����; ���չػ�; ������;
����Abstract����The“Patient Self-determination Act”of Taiwan protects the rights and interests of terminal patients, at the same time, it also fully protects other rights of the patients to make sure the respect of patients' dignity in the treatments.Taking the legislative background as the breakthrough point, the necessity of legislation is revealed from three aspects:regulating patient rights, improving rights protection measures and saving medical resources.Meanwhile, it also discussed the issues related to the integration of patient autonomy and the doctor decision-making, differences between self-determined hospice and euthanasia.It is suggested that mainland China should make clear the rights and interests of the patients under the guidance of the law, and promote the establishment of the living will and hospice care system in order to alleviate the contradiction between doctors and patients and protect the rights of patients.
����Keyword����Patient Self-determination Act; hospice care; euthanasia;
����1�� �����
����Ϊ������ز�������ѡ��ҽ�Ƶ�Ȩ��, ������֪��ͬ��Ȩ������Ȩ, ͬʱ�ٽ�ҽ����ϵ�Ľ�����չ, �ҹ�̨�������2015��12��18��ͨ��“��������Ȩ����”, ����2016��1��6�չ���, 2019��1��6������ʽʵʩ��
������������ȨҲ�Ʋ����Լ�����Ȩ, ��ָ���˶��Լ������塢��������������Ҿ�����Ȩ��[1]��������ʼ��1914������Schloendorff v.Society of New York Hospitalһ��, ��ʱ��������߷�Ժ��ȷ��ʾ:��û�в��˵�ͬ����, ʵʩ�κ�һ��ҽ����Ϊ�����ܹ��ɹ�����Ȩ��Ϊ����һ�����춨�˲�������Ȩ���Ļ����������������ġ������Ծ�����������ġ�����Ȩ������, ���ǹ����ϵġ�Ŧ�ױ����졷���ն��������ԡ���, �Խ�����Ȩ��������, ��ȷ���˵�Ȩ���������������������ڲ���Ȩ�����ϵ����ݼ���1[2,3]��
������1 ���������������ڲ���Ȩ�����ϵķ��ɼ�Ŀ��
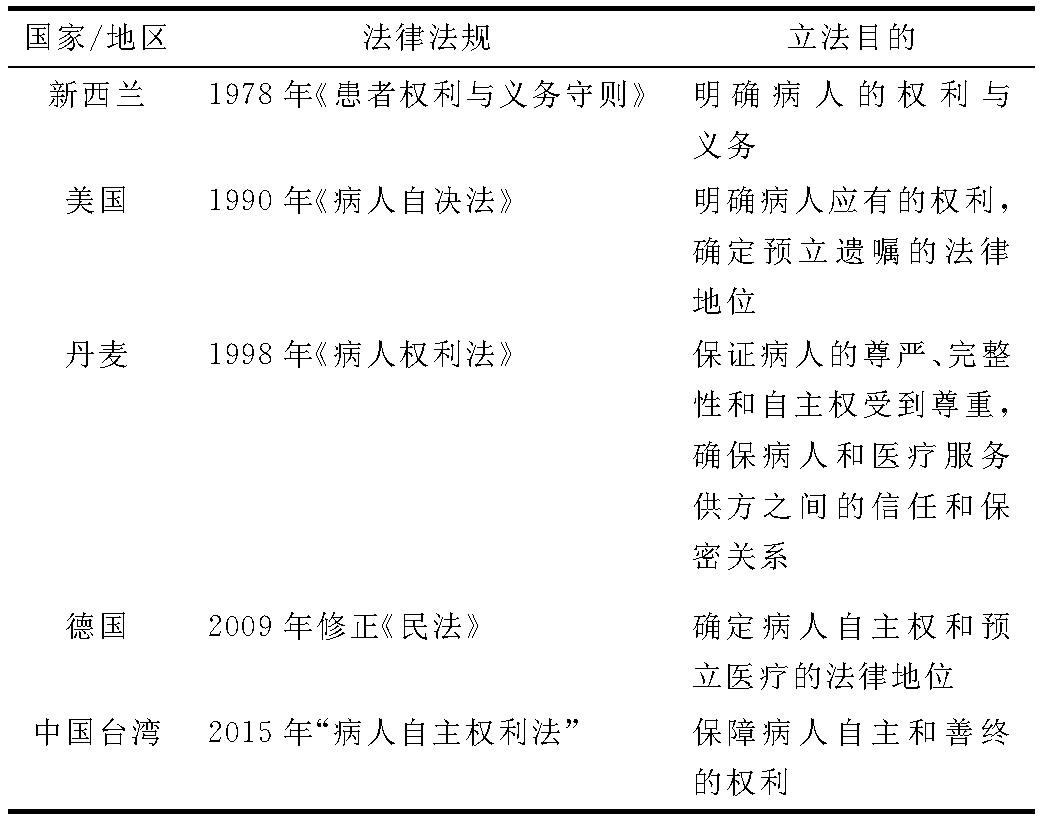
���������ҹ���½����, �йز���Ȩ��������������Ҫ�����ڡ��ܷ�����ִҵҽʦ��������Ȩ���η����������������������С��й���½Ŀǰ��δ�䲼ר���Բ��˵�Ȩ����������й���, ����µĹ��ʳ������ҹ��Ͼ���ҽ�ƻ���, �ƶ�һ���������ҹ������“����Ȩ����”���������ں����綨���˵�Ȩ����Χ�Ա�������ҽ����ͻ, �����ڸ��˲����ƶ�ҽ�Ƹĸ��һ����չ��
����2��“��������Ȩ����”������Ҫ��
����2.1�� ���Ʋ���Ȩ��
����̨�����“��������Ȩ����”�Ա��ϲ���Ȩ��Ϊ��������, �б���������ҽ����ԱΪ�淶�����“ҽ�Ʒ�”��“ҽʦ��” (̨�����) ���������Ͽ�, “��������Ȩ����”�Ƕ�“��������ҽ������”�ĺ����������˫����չ��̨��“��������ҽ������”�ƶ���2000��, ּ�����غͱ��ϲ�������ѡ��ҽ�Ƶ�Ȩ��, ����ҽ�����������չػ����������, Ȼ����ʮ�����ʵ����������¶��������ԡ�����, ���˹涨�е�“ĩ�ڲ���”��������涨, ����ֲ���˺��ض�ʧ�ǵIJ��˵�, �����ǵļ�����������, û���������ϵ�״̬ʱ, ȴ�в�����“ĩ�ڲ���”�Ķ���, ������Щ����, ҽ��ֻ�ܼ���ʩ�Ը���ҽ�ƴ�ʩ, ���������˲���ʹ�ࡣ���, Ϊ�˽�һ����չ“��������ҽ������”��������, “��������Ȩ����”���پ�����ĩ�ڲ���, ���Ǻ��������˸��������Ⱥ��, �������ڲ�����״̬�µĻ��Բ��ˡ�ֲ���ˡ��ض�ʧ�Dz��˼�������������ʹ���ҵ�ǰҽ��ˮƽ���ṩ��������IJ������־�����
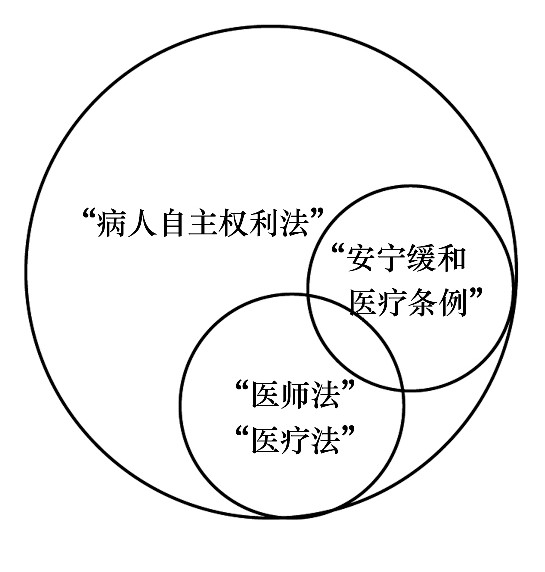
��������, Ϊ��ʹ�÷���������“���ϲ���Ȩ��”������Ŀ������Ӧ, �÷��������ϻ��涨�˲��˵�֪��Ȩ��ѡ��Ȩ������Ȩ�����ݡ���淶���ݽϴ��“ҽ�Ʒ�”��“ҽʦ��”���, �÷��ڲ���Ȩ���������ֲ��˶��ߵIJ���, �������ϵ��ͼ1��
����ͼ1 �йز���Ȩ���ķ��ɴ�����ϵ
����2.2�� ����Ȩ�����ϴ�ʩ
����“��������Ȩ����”�����������Ʋ���Ȩ��, ����“��������ҽ������”�Ļ�������ȷҽ��ί�δ����˵Ķ��塢����������ְ��ж�����, �Ա����������Ը����ʶ���Ի������������Ըʱ������Ը�˱�����Ը, ���Ʋ���Ȩ�����ϴ�ʩ��
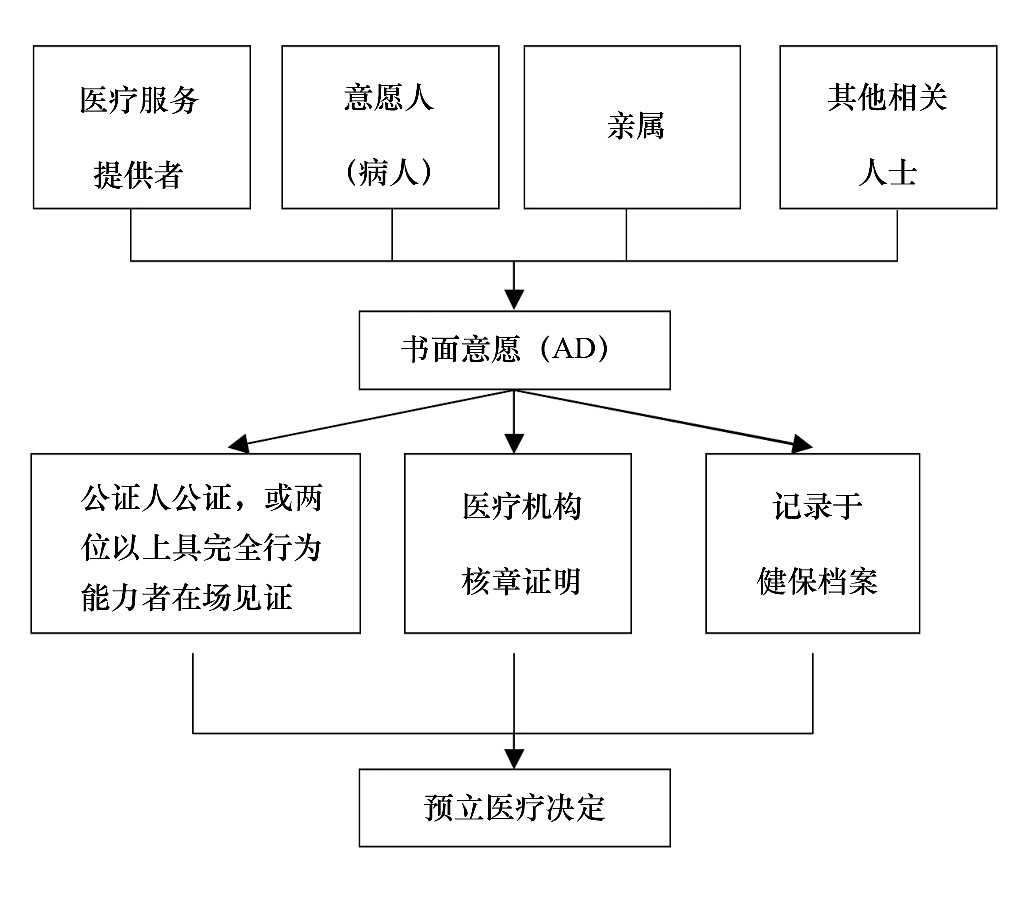
����ͬʱ, �÷���������Ԥ��ҽ��ָʾ (advance directives, AD) �ķ�Χ������, ����Ԥ��ҽ���ջ��ƻ� (advance care planning, ACP) ��AD�ֳ���ǰԤ��, ��ACP���ڵ�һ����, ָ��Ը������ʶ����Ҿ��о�������ʱ, ���ݸ�����Ը����ֵ��, �����Լ���ɥʧ��Ϊ����ʱ�����ƻ�����ʽ��һ��������ʽ��ACP��ADͬҽ�Ʒ����ṩ�ߡ����������������ʿ���������ܹ�֤[4,5,6], ���ƶ����̼�ͼ2��
����ͼ2 ACP����
����2.3�� ��ʡҽ����Դ
����ĩ�ڲ�����ҽԺ��������ʱ, ����ռ���˴���ҽ����Դ, Ҳ����ᡢ���˴����˳��صľ��ø��������й�����ͳ��, ̨��ƽ��ÿ�꽡��֧���ĺ���������Լ246����̨�� (Լ��54��Ԫ�����) , ÿ��ӻ�������������Чҽ�ƺķ�Լ35.8����̨�� (Լ��8��Ԫ�����) , ���÷�ʵ�к��Ч��ͻ��, ��ÿ���˿��������ƶ��Լ���ACP, ���ɼ���ÿ�꽫��300����̨�� (Լ��65��Ԫ�����) ��Чҽ��֧��, �����ڳ��Ĵ�λ���Ծ��θ���IJ���[7]��Ҳ����˵, ��“��������Ȩ����”�ķ���Ч������, �䲻���Ӹ����ϱ����˲��˵�Ȩ��, ������ʵʩҲ����ʡ������ҽ����Դ��
����3��“��������Ȩ����”����������̽��
����3.1�� ��������Ȩ��ҽ������Ȩ�Ĺ���
������ʵ��������, �������е�����Ȩ��ҽ��ӵ�е����ƾ���Ȩ��Ӧ��ں�, �Ӳ��˵��������, �γ�һ��“ͨ������”�Ĺ�ϵ������������ԭ��, ҽ���������γɹ�ʶ, ��Ͽ�������ɷ���, ҽ��Ϊ��������ϻ�������, ������ĩ�ڲ���ʱ��ʹ����֪��Ч, ȴ���Ӳ���ʹ���ά����ʩ����Ͽ��������ҽ��δ��ʱ���β��˵Ĺ涨����2��
����Ϊ�˱���ҽ������ҽ�ƾ��ͷ������ϵ�����, Ϊ�˸������ṩ���õľ�ҽ����, ����ƽ��ҽ�����Ȩ���������ϵ�ı�����, “��������Ȩ����”�涨���˿�����ͨ��ACP������ܾ�ά�����Ƶ���Ը����ͼ2�пɷ���, ����ǩ����AD������ҽ�ƻ�����ͬ�����Ч, ����������Ȩ�ĒI��������ҽѧ��רҵ����ѯ������Ϊǰ�ᡣ����֮, ��������Ȩ��δ�����ҽ�����ƾ���Ȩ֮��, ����Ҫ�ܵ���Ȩ������Լ��ͬʱ, ҽ���ڲ��˷��Ͼܾ�ά�����Ƶ�Ҫ��ʱ, Ӧ���ղ��˵ĺϷ�AD����ֹ����, ����ʹ��ҽ������Ϊ���ںϷ���״̬, ���ᱻ����������, ��ҽ�������ƾ���ȨҲ���ڳ�����ز��˵���Ը��������ʹ������, ��ʹ���˾ܾ�ҽ��, ҽ�ƻ��������ջ����˵����������, ������������β����˾ܾ����ƶ�����, ʵ��������״̬�µIJ�������Ȩ��ҽ������Ȩ���ڡ�
������2 ��������ҽ��δ��ʱ���λ��ߵķ��ɹ涨

����3.2�� ���������밲����������
����“��������Ȩ����”�涨:�������ض������ӵ�д�������������Ȩ��———����Ȩ, �ɸ����Լ�����Ը�ܾ�ҽ�������ơ�
���������������ղ�������ɱ, �䱾����ÿ������չ��������ֵ�����ϵĹ���, ���˿��Ը����Լ�����Ըѡ�����ƻ�������ơ���Ȼ�ù涨�밲��������, �������ڷ����������ȷ�������ڶ����[8]��“��������Ȩ����”���ֵ�“�������ع���Ȼ”, ��“������������”�İ�������Ȼ��ͬ�����й���ٿ�ȫ��·��ѧ�����а������Ķ�����:“�����ִ�ҽѧ������ȵıƽ������IJ���, ҽ���ڲ��˱������ί�е�ǰ����, Ϊ���ٲ����������ܵ�ʹ��, ���Բ�ȡ��ʩ��ǰ�������˵�������”�����ֵ�ԭ����Ϊ�����˲�������ʹ��, ע���ض�ҩ��ķ�ʽ������������“��������Ȩ����”���ֵ�ԭ����:�ܾ��˹�ά���������ƴ�����ʹ��, �������ع���Ȼ, �������ա����ߵIJ�ͬ����3��
������3 ���������밲�����IJ��

������ǰ, �������ڸ����Ļ�����͵���������ǰ���������ϸ�Ĺ淶�����顣���������յ�ȷ��, ���ڴ�����ʶ���Ѻ;����Ϸ�ACP�������µIJ�����˵, ��Ȩ�������Ϻ�������Ը�ľ���, ������˲��˵�����Ʒ��, Ҳ��������ҽѧ����������ԭ��:�������������ʹ�ࡣ����ڰ���������, ����Ȩ����Ӧ���ķ�չ��
����4�� ��ʾ
����“��������Ȩ����”���������ղ���Ȩ����ͬʱ, Ҳ�Բ��˵ĸ���Ȩ�������������Ĺ���, ������ҹ���½�����ڱ��ϲ���Ȩ���뻺��ҽ��ì�ܹ�ϵ��ʹ�����ṩ�˺ܺõ�ָ���������á�
����4.1�� ������������, �������չػ���ϵ
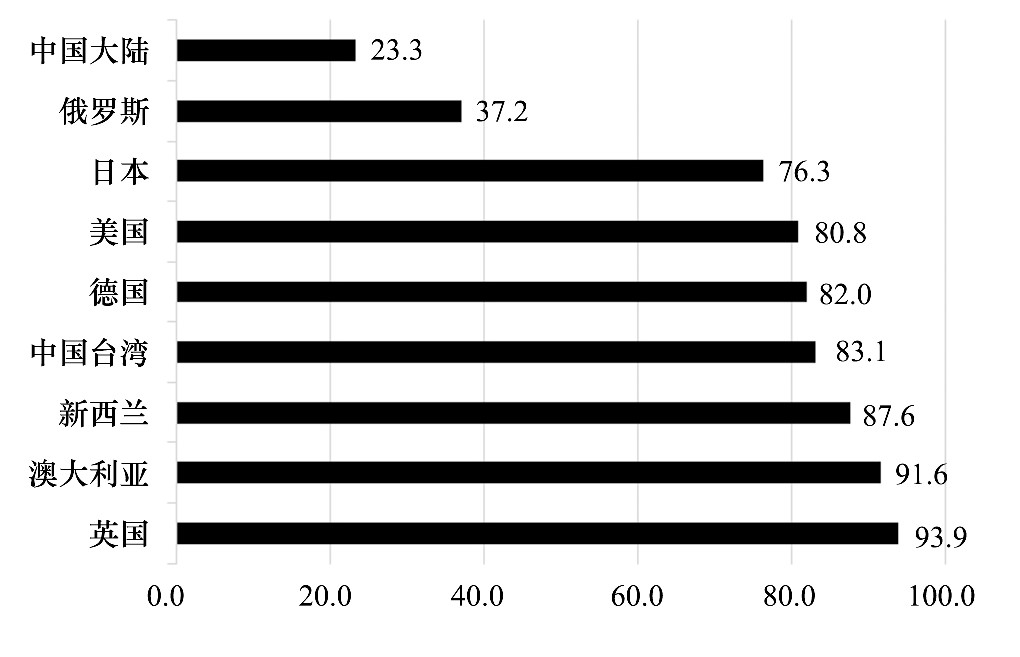
���������ʺϹ�������չػ���ϵ�����ڽ�ʡ������ҽ����Դ, �����͵������仯��������ѹ�����ݡ�����ѧ�ˡ�2015���������������ָ��������ʾ, �ڲ�������ȫ��80�����Һ͵�����, ̨������������������������6λ, �ҹ���½�ŵ�71λ, λ�е�����ʮ[9], ��ͼ3����̨���������“��������ҽ������”����ʽ���, Ŀǰ��½��ҽԺĩ�����ƴ�ͣ����ע�ؼ������չ���ά�������������Խ�, ֻ���ٲ���ҽԺ������“�����ƻ�”�Ե㲡����Ϊ��, ��������Ӧ�����ٷ������չػ���������, �о����˵����չػ��ƶ�, �������µĹػ������չʵ����
����4.2�� �ռ�����, �ƶ���ǰԤ���ƶ�
�������������Ƕ��˵�����Ȩ����������Ͽ�, �䲻����Ҫ�������չػ���ϵ, �����ƶ�“��ǰԤ��”�ƶȡ���Ȼ�ҹ���������, �������ع���һֱ������:2006��, �ҹ���һ����“ѡ��������”Ϊ����Ĺ�����վ����, ��������Ⱥ���������“��ǰԤ��”;2013��6��, �й���һ��“��ǰԤ��” (living will) Э���ڱ�������, ���ռ��������ĸ�����Ϊ���Ρ����, �ڹ��Ҳ�����, ��ز���Ӧ��ǿ��������, �Ƴ���������, �ƹ㰲������ҽ�������չػ��ĸ�����ϵ, Ϊ����һ�������չػ��ж��춨������
����ͼ3 2015��ס�����ѧ�ˡ���������������ָ�����ֹ��Һ͵�������
����4.3�� �ṩ����֧��, ��ȷ����Ȩ��
��������Ȩ�����ȷ�����ڻ����ҹ���ʱ���ҽ��������������������ʽ����ȷ����Ȩ��, �ǶԲ���Ȩ����õĹ��ơ������йز���Ӧ��ǿ���෨��֧��, �ڽ�������������������Ļ�����, �Բ��˵�Ȩ��Ϊ����, �ƶ���һ�������ҹ������“����Ȩ����”��ͬʱ, ����������ش�ʩ, �ν������ƶ�, �����չػ�������ϵ�벡�˻���Ȩ�汣������������е�ҽ�ƽ����������, ��������ҽ����Դ��ַ���Ч�á�
����4.4�� ��ȫ��֯����, �����ಿ��Эͬ����
����������ȫ��֯����Ϊ���չػ��ṩ��֯���ϡ����ݹ���ҽҩս�Ժ����Ƹĸ�Ҫ������չػ��ƶ����ר��ƻ�, ���к�۹�����ͬʱ, �ڹ��Ҳ����ϳ������չػ������쵼С��, �ɹ��������ͼƻ�����ίԱ��ͬ���ҷ���ί�����粿�Ȳ��Ź�ͬ�����ƶȽ���, ����Ŀ�ʽ�O��������ʩ�䱸���˲����������ݽ���Эͬ����, ��߰����ƻ��淶��ˮƽ��
�����ο����ף�
����[1]����.ҽ��Ȩ���о�[M].����:�й�������ѧ������, 2009:31.
����[2]������.�۲���֮�ܾ�ά��ҽ��Ȩ:�����������ٴ�ʵ��[J].���������о�, 2013, 5 (1) :1-24.
����[3]����.���ҹ�������Ȩ�������Ĺ�����������[J].�й�ҽԺ����, 2009, 29 (7) :19-21.
����[4]GOEDE M, WHEELER M.Advance Directives, Living Wills, and Futility in Perioperative Care[J].Surg Clin North Am, 2015, 95 (2) :443-451.
����[5]������, ������, ̷����, ��.Ԥ���ջ��ƻ������༲����ĩ�ڻ���Ӧ���е�ʵʩ����[J].ҽѧ����ѧ, 2015, 36 (8B) :68-71.
����[6]LUM H D, SUDORE R L, BEKELMAN D B.Advance care planning in the elderly[J].Med Clin North Am, 2015, 99 (2) :391-403.
����[7]Ԭ�ݳ�.̨�����ͨ������������Ȩ������:��������˭����?[N].�й����걨, 2015-12-30 (9) .
����[8]��Խ.dz���й���������������������ѡ��[J].���������, 2016 (9) :280-281.
����[9]������.“ҽѧ����”������[J].�й�ҽԺԺ��, 2016 (2) :38-41.





